Lehrbuch Lyme-Borreliose
12.18 |
Plexopathie bei LNB |
Schädigungen des Plexus brachialis oder lumbosacralis bei Lyme-Neuroborreliose sind in der Literatur nur als Einzelfälle beschrieben (1,2). Nach Erfahrungen des Verfassers sind Plexopathien
jedoch keinesfalls eine Rarität.
Das klinische Bild der Plexopathien ist bei Betrachtung der anatomischen Strukturen leicht nachvollziehbar.
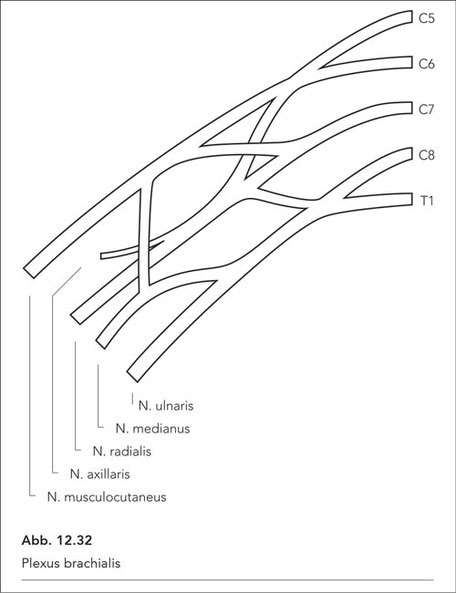
Die Anatomie des Plexus brachialis ist in Abb. 12.32 dargestellt. Der Plexus brachialis hat seinen Ursprung in den Nervenwurzeln C5 bis TH1. Die Nerven gehen in die Primär- und Sekundärstränge über und münden schließlich in folgenden wesentlichen Nerven, die die obere Extremität versorgen:
- N. musculocutaneus
- N. radialis
- N. medianus
- N. ulnaris
Aus den Primär- und Sekundärsträngen gehen zudem Nerven ab, die den oberen Brustkorb- und Rückenbereich versorgen sowie die sensiblen Äste des N. cutaneus brachii medialis und N. cutaneus antebrachii medialis.
Entsprechend der Lokalisation entzündlicher Schädigungen im Bereich des Plexus brachialis zeigt das klinische Bild fließende Übergänge zwischen einer Neuroradiculitis und Entzündungen peripherer Nerven (Mononeuritis oder Mononeuritis multiplex). Bei einer Vielzahl von Schädigungen kann sich ein sehr amorphes, oft anatomisch nicht mehr eindeutig differenzierbares Krankheitsbild mit motorischen und sensiblen Störungen zeigen. Ein typisches Symptom ist auch eine mehr oder weniger ausgeprägte Muskelatrophie im Bereich des Schultergürtels und des Armes.
Die verschiedenen motorischen Funktionen im Bereich der oberen Extremität und ihre Zuordnung zu Nervenwurzeln und peripheren Nerven sind in Tabelle 12.32 dargestellt.
Die Anatomie des Plexus lumbosacralis ist in Abb. 12.33 dargestellt. Er hat seinen Ursprung in den Nervenwurzeln L1-L5 und S1-S4. Die Rami spinales gehen in mehr oder weniger verflochtene Äste
über, aus denen sich die verschiedenen peripheren Nerven bilden, die insbesondere die untere Extremität versorgen.
Die wichtigsten motorischen Funktionen in Zuordnung zu den Nervenwurzeln und peripheren Nerven sind in Tabelle 12.34 dargestellt.
Wie im Prinzip bereits dargestellt, bestimmen Anzahl und Lokalisation der entzündlichen Schädigungen im Bereich des Plexus lumbosacralis das klinische Bild. Oft zeigt sich ein fließender Übergang
von einer radiculären Symptomatik (Neuroradiculitis) zur Plexitis, Mononeuritis und Mononeuritis multiplex. Entsprechend besteht eine vielfältige neurologische Symptomatik in Form von
asymmetrischen fokalen Paresen, Schmerzen, Taubheit, Dysästhesie und Parästhesien in mehr oder weniger bestimmbarer Zuordnung zu den radiculären Etagen.
Auch können Muskelatrophien auftreten; allerdings führt eine Neuroradiculitis selbst bei einer weitgehenden Lähmung nicht zwangsläufig zu einer Muskelatrophie, vielmehr ist in einer solchen
Situation eine Hypertrophie des Muskels in der Literatur beschrieben (3).
Die Plexopathie kann neben der Lyme-Neuroborreliose zahlreiche Ursachen haben. Die entsprechende Differentialdiagnose ist in Tab. 12.35 wiedergegeben.
Die apparative neurologische Diagnostik erfolgt im Wesentlichen durch elektrophysiologische Untersuchungen, MRT bzw. MRT-Neurographie.
Eine detaillierte Übersicht über die gesamte radiculäre und periphere Innervation der Muskeln ist in Tab. 12.36 und 12.37 dargestellt (nach Scheid, 1966).





Die Sensibilität kann entsprechend der segmentalen radiculären Anatomie bestimmten Dermatomen zugeordnet werden und zwar den cervicalen, truncalen und lumbosacralen Dermatomen (Abb. 12.32 - 12.35). Läsionen bestimmter Nervenwurzeln zeigen sich in Sensibilitätsstörungen, insbesondere auch in Form eines radiculären Schmerzes in den entsprechenden Dermatomen.




- Literaturverzeichnis
-
- Jalladeau E, Pradat PF, Maisnobe T, Léger JM. [Multiple mononeuropathy and inflammatory syndrome manifested in Lyme disease]. Rev Neurol (Paris). 2001; 157(10):1290-2.
- Faul JL, Ruoss S, Doyle RL, Kao PN. Diaphragmatic paralysis due to Lyme disease. Eur Respir J. 1999; 13(3):700-2.
- Mielke U, Ricker K, Emser W, Boxler K. Unilateral calf enlargement following S1 radiculopathy. Muscle Nerve. 1982; 5:434.
- Victor M und Ropper AH. Adams and Victor’s Principles of Neurology, seventh edition, McGraw-Hill. 2001.
- Scheid W. Lehrbuch der Neurologie, Georg Thieme Verlag Stuttgart-New York. 1983.